L’étude des cancers suscite les efforts et les investissements concertés de milliers de laboratoires universitaires et pharmaceutiques à travers le monde. Chaque année, ces étranges maladies se dévoilent un peu plus : des mystères sont élucidés et de nouveaux traitements, développés. Pourtant, la moindre percée suscite une myriade de nouvelles questions. À travers cette brume se trace tout de même un premier consensus : les multiples phénomènes regroupés sous le spectre étendu du cancer sont encore plus diversifiés et complexes qu’on ne le croyait!
Déjà, sous le microscope, des cellules leucémiques n’ont jamais évoqué celles d’un cancer du côlon. Aujourd’hui, nous constatons même que deux tumeurs issues d’un même organe et partageant la même apparence ont parfois des identités moléculaires très différentes[1]. Ces signatures divergentes se traduisent par des réponses très variables aux traitements, d’où l’importance cruciale d’en tenir compte en clinique. Alors quels traits, quelle histoire commune ces masses hétérogènes partagent-elles pour justifier un tel rapprochement linguistique? Et surtout, saura-t-on percer à jour ces innombrables identités tumorales et élaborer pour chacune un traitement adapté?
La saga évolutive des cancers
L’histoire de tout cancer est celle d’une dérive : une gamme restreinte de comportements acquis et amplifiés au fil de générations plus ou moins nombreuses de cellules. C’est une escalade qui culmine par l’acquisition d’une croissance incontrôlée (prolifération*) et d’un pouvoir d’invasion (métastases). Ce comportement métastatique est particulièrement dangereux, car il conduit à la formation de tumeurs secondaires dans des organes lointains.
L’histoire de tout cancer rappelle ainsi la théorie de l’évolution de Darwin, car elle partage intrinsèquement les mêmes rouages. Le long de leur cycle de division, les cellules précancéreuses acquièrent certaines mutations, des erreurs dans leur programme génétique qui font apparaître de nouveaux traits. Ces traits sont sélectionnés en fonction de l’avantage adaptatif qu’ils confèrent dans le microenvironnement. Ainsi, les cellules bien adaptées survivent mieux et transmettent leurs traits à leur descendance. Un effet boule de neige s’ensuit : d’une génération à l’autre, les caractéristiques gagnantes deviennent plus fréquentes au sein de la population[2].
Cartographie d’une tumeur
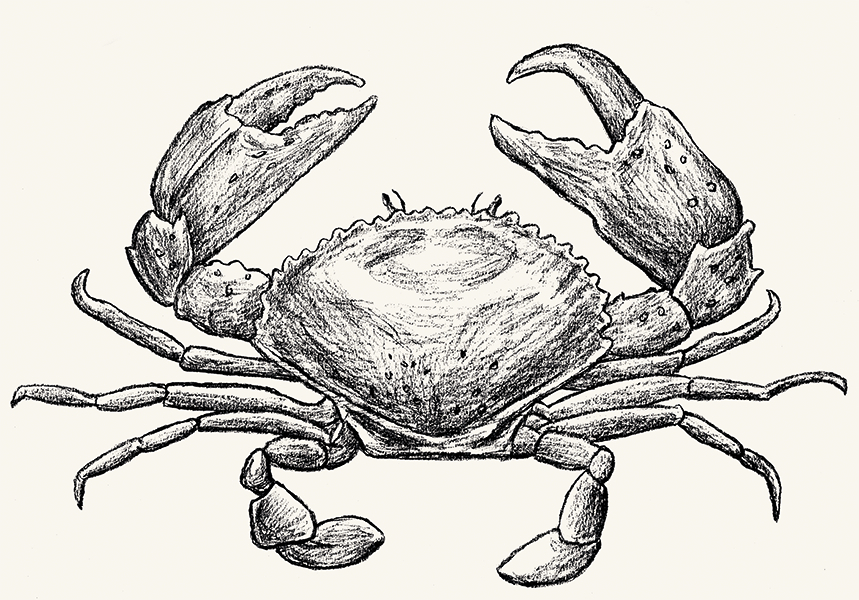
L’ironie du sort est que ces traits tant profitables à petite échelle pour nos cellules sous microévolution se révèlent bien vite délétères pour l’intégrité de l’organisme. Le plus marquant de ces traits est un penchant « compulsif » pour la prolifération* : les cellules cancéreuses se divisent trop vite. Pour y parvenir, elles pompent avidement le sucre contenu dans le sang, au risque d’affamer les cellules saines. Pire, elles refusent de mourir : leurs mécanismes d’apoptose*, qui régissent l’élimination cellulaire programmée, sont profondément déréglés[3]. Finalement, les tumeurs solides sécrètent des substances qui suscitent la formation de vaisseaux sanguins à proximité, processus que l’on nomme l’angiogenèse*. C’est d’ailleurs de ce phénomène que découlerait l’étonnante association étymologique entre ces maladies et un petit crustacé, le crabe.
En étudiant une tumeur du sein, le légendaire médecin grec Hippocrate aurait ainsi qualifié la masse maligne, circonscrite par deux veines saillantes semblables aux pinces évasées du petit animal[4]. Hippocrate l’ignorait peut-être, pourtant l’angiogenèse qu’il constatait déjà chez sa patiente de l’Antiquité se révèlerait cruciale pour la compréhension contemporaine de la progression des tumeurs. En les gavant de nutriments, qui sont véhiculés dans le sang, l’angiogenèse permet aux tumeurs de soutenir une prolifération fulgurante sans s’essouffler. Pire, les nouveaux vaisseaux ouvrent pour les tumeurs une voie toute tracée, une brèche vers la colonisation d’organes très vascularisés, comme les poumons, le foie ou le cerveau. La suite nous est à tous tristement familière…
Des tumeurs qui carburent à l’estrogène
Or, ce qui fascine les chercheurs et rend l’éradication des cancers si difficile est la diversité des histoires moléculaires intimes de chacun d’entre eux. En effet, l’acquisition progressive de traits précancéreux peut se dérouler d’innombrables manières. Elle peut reposer sur des altérations très diversifiées de la machinerie moléculaire qui orchestre la vie d’une cellule. Cette hétérogénéité des identités moléculaires, qui convergent pourtant toutes vers l’acquisition d’un potentiel métastatique, suscite de plus en plus d’efforts dirigés vers la médecine personnalisée.
L’exemple du cancer du sein illustre bien ce paradigme. Les cellules des glandes mammaires sont sensibles à l’estrogène, une hormone sécrétée dans le sang par les ovaires. L’estrogène permet aux ovaires d’amorcer à distance la poussée des seins durant la puberté et de contrôler la lactation après un accouchement. Les glandes mammaires sont sensibles à l’estrogène, car elles produisent une protéine* particulière, appelée « récepteur de l’estrogène ». Ce récepteur interagit avec l’hormone dans le noyau des cellules du sein, ce qui coordonne l’expression* d’une série de gènes pour entamer la croissance des glandes, par exemple. Jusque-là, tout va bien : il s’agit d’un processus physiologique normal.
Or, plusieurs cancers touchant les glandes mammaires engendrent l’expression de centaines de fois plus de copies du récepteur de l’estrogène qu’une cellule saine du même tissu[5]. Au fil de leur transition de saines à cancéreuses, ces cellules ont en effet dérivé (ou évolué) jusqu’à amplifier de manière aberrante la voie de réponse* à l’estrogène. Elles exploitent ainsi l’avantage de croissance que confère cette activation effrénée. En effet, ces cellules sont beaucoup plus énergivores et se divisent beaucoup plus vite que leur ancêtre saine. Heureusement, nous connaissons leur talon d’Achille : ces cellules cancéreuses, dites « hormonodépendantes », ont besoin d’estrogène pour continuer de proliférer. Les patientes atteintes de ce type de cancer du sein répondent donc bien aux médicaments qui bloquent la réponse à l’estrogène.
À chaque tumeur son visage
Toutefois, une proportion importante des patientes atteintes répondent mal aux traitements ciblant l’estrogène, et leur cancer continue immanquablement de croître. Pourquoi? Des éléments de réponse proviennent de l’analyse détaillée de l’identité moléculaire de vastes collections de biopsies du sein. En se prêtant à cet exercice, les chercheurs constatent depuis plus d’une décennie que certains de ces cancers exploitent d’autres voies pour soutenir leur prolifération. Par exemple, le facteur de croissance épidermique (EGF) est une hormone qui, quoique bien différente de l’estrogène, peut aussi stimuler la croissance et la survie cellulaire. Plusieurs des tumeurs du sein résistantes aux traitements contre l’estrogène dépendent justement d’une amplification du récepteur de l’EGF (EGFR) pour accentuer leur croissance[6]. Elles ont donc acquis une hypersensibilité à l’EGF et interprètent dorénavant les faibles doses présentes dans le sang comme une injonction d’activer une prolifération foudroyante.
Or, le portrait des tumeurs se complexifie davantage, et les chercheurs s’aperçoivent maintenant que la plupart d’entre elles sont soutenues par des aberrations multiples, dans les voies de réponse de l’estrogène, de l’EGF ou de différents régulateurs de la prolifération. La recherche ne saurait non plus négliger les autres traits marquants du cancer : les modules cellulaires qui contrôlent l’apoptose, le métabolisme* ou l’angiogenèse sont aussi constitués d’une myriade de régulateurs distincts. L’altération d’un seul de ces régulateurs peut aussi favoriser la dérive des cellules précancéreuses en élargissant leur éventail de traits avantageux. En fin de compte, chaque tumeur semble présenter une combinaison unique d’altérations génétiques et épigénétiques*, sa propre identité moléculaire[7], qui détermine nécessairement sa réponse aux traitements.
Un souffle d’espoir : la génomique à haut débit
Vaincre un ennemi aussi furtif et coriace que le cancer requiert une approche rigoureuse et systématique. Il faut apprendre à décrypter chaque tumeur sous toutes ses coutures. Heureusement, des outils de biotechnologie capables d’une telle analyse existent déjà et font présentement l’objet de progrès et de raffinements soutenus. Ce sont les techniques de génomique, de transcriptomique* et de protéomique* à haut débit. Ces applications permettent d’établir la séquence*, respectivement, de chaque ADN*, ARN* et protéine contenus dans une cellule. Elles seules parviennent à lever le voile sur l’identité d’une tumeur et divulguent dans le détail chaque aberration moléculaire qui distingue une tumeur d’un tissu sain. Appliquées dans le contexte de la pratique médicale, ces techniques permettront bien plus que de différencier une tumeur du sein hormonodépendante d’une tumeur qui repose sur l’EGFR. Elles révèleront les rouages intimes de la pathologie, faciliteront l’obtention d’un pronostic* et orienteront le choix du traitement. Mieux encore, ces techniques identifieront les individus à risque avant l’apparition de la maladie et conduiront même au développement de nouveaux traitements ciblés. La génomique est déjà employée dans le contexte clinique, mais son coût et les délais prohibitifs de ces techniques demeurent des facteurs de taille qui en compromettent présentement l’accès. Fort heureusement, la situation évolue rapidement et l’ère de l’oncologie génomique, cette approche personnalisée du cancer, surviendra sous peu.
Un mal à notre image
Les organismes constitués d’une cellule unique, comme la levure ou la bactérie, ne connaîtront jamais le cancer. La mouche, le ver[8] ou la plante[9], en revanche, essuient parfois ce destin amer. Il constitue peut-être le prix à payer, l’incontournable contrecoup de la stratégie évolutive qu’a adoptée notre lointain ancêtre en devenant pluricellulaire. Ne l’oublions pas : chacun d’entre nous est une communauté de cellules qui mènent elles-mêmes une existence propre. Ne serait-il pas illusoire de se doter d’une armée de trillions de soldats, de leur dicter tous les aspects de leur vie en espérant débusquer jusqu’à la moindre mutinerie? Tel est pourtant le pari précaire de notre condition pluricellulaire. Quant à l’avenir des cancers, des mesures préventives réduiront leur apparition et les approches de génomique personnalisée enrayeront la mortalité qui y est liée. À l’origine fulgurantes, ces maladies deviennent peu à peu des maux chroniques[10], comme l’asthme ou l’arthrite. Il demeure toutefois difficile pour plusieurs spécialistes d’imaginer un monde sans cancer. S’agirait-il d’un reflet de l’étendue des similitudes qui existent entre le malade et sa maladie? Humains et tumeurs sont tous deux soumis à des dynamiques évolutives analogues; si chaque humain est unique, chaque tumeur l’est aussi. Ainsi, peut-être devrons-nous toujours cheminer avec ce frère difforme, main dans la pince, comme les deux enfants d’une tortueuse et prodigieuse évolution.
Lexique
ADN (acide désoxyribonucléique) : Molécule servant de support aux gènes et à l’hérédité.
Angiogenèse : Processus de formation de nouveaux vaisseaux sanguins.
Apoptose : Processus d’autodestruction cellulaire régulée et initiée par des signaux spécifiques (« mort cellulaire programmée »).
ARN (acide ribonucléique) : Molécule apparentée à l’ADN et issue de sa transcription, aux fonctions nombreuses et diversifiées.
Épigénétique : Fait référence à l’ensemble des phénomènes qui modifient le niveau d’expression d’un gène sans impliquer de changement direct dans sa séquence d’ADN.
Expression : Processus par lequel un gène (ADN) est transcrit en messager (ARN), puis en protéine, qui accomplit son rôle physiologique.
Génomique : Étude de l’ensemble des gènes (ADN) d’une cellule.
Métabolisme : Ensemble des réactions chimiques régulées qui assurent les fonctions cellulaires.
Prolifération : Division rapide, chaotique et incontrôlée des cellules qui caractérise les tumeurs.
Pronostic : Appréciation anticipée de la progression d’une maladie.
Protéine : Molécule issue de la traduction de l’ARN et servant d’effecteur principal de la physiologie et du métabolisme.
Protéomique : Étude de l’ensemble des protéines d’une cellule.
Séquence : Ordre de disposition des unités de base qui constituent un ADN, un ARN ou une protéine.
Transcriptomique : Étude de l’ensemble des transcrits (ARN) d’une cellule.
Voie de réponse : Cascade de réactions biochimiques coordonnées qui sont initiées dans la cellule en réponse à la détection d’une molécule, tels l’estrogène ou l’EGF.
Note : une version préliminaire de cet article a remporté le premier prix du Concours de vulgarisation scientifique 2014 du Fonds Famille Michel Bergeron. Ce prix s’accompagne d’une adhésion à l’Association des communicateurs scientifiques du Québec.
Références
[1] MARUSYK, Andriy et Cornelia POLYAK. « Tumor heterogeneity: Causes and consequences », Biochimica et Biophysica Acta (BBA) —Reviews on Cancer, 2010, vol. 1805, no 1, p. 105-117.
[2] SÁNCHEZ ALVARADO, Alejandro. « Cellular hyperproliferation and cancer as evolutionary variables », Current Biology, 2012, vol. 22, no 17, p. R772-R778.
[3] HAMANAKA, Robert B. et Navdeep S. CHANDEL. « Targeting glucose metabolism for cancer therapy », Journal of Experimental Medicine, 2012, vol. 209, no 2, p. 211-215.
[4] AYOUB, Nehad, Courtney LUCAS et Amal KADDOUMI. « Genomics and pharmacogenomics of breast cancer: Current knowledge and trends », Asian Pacific Journal of Cancer Prevention, 2011, vol. 12, p. 1127-1140.
[5] LE ROMANCER, Muriel, Coralie POULARD, Pascale COHEN, Stéphanie Sentis, Jack-Michel Renoir et Laura Corbo. « Cracking the estrogen receptor’s posttranslational code in breast tumors », Endocrine Reviews, 2011, vol. 32, no 5, p. 597-622.
[6] LIU, Yang, Li MA, Dequan LIU, Zhibing YANG, Chengang YANG, Zaoxiu HU, Wenlin CHEN, Zhuangqing YANG, Sijun CHEN et Zhuoni ZHANG. « Impact of polysomy 17 on HER2 testing of invasive breast cancer patients », International Journal of Clinical and Experimental Pathology, 2014, vol. 7, no 1, p. 163.
[7] LAWRENCE, Michael S., Petar STOJANOV, Craig H. MERMEL, James T. Robinson, Levi A. Garraway, Todd R. GOLUB, Matthew MEYERSON, Stacey B. GABRIEL, Eric S. LANDER et Gad GETZ. « Discovery and saturation analysis of cancer genes across 21 tumour types », Nature, 505, 2014, p. 495-501.
[8] LEE, Changhan et Valter D. LONGO. « Fasting vs dietary restriction in cellular protection and cancer treatment: From model organisms to patients », Oncogene, 2011, vol. 30, no 30, p. 3305-3316.
[9] GOHLKE, Jochen, Claus-Juergen SCHOLZ, Susanne KNEITZ, Dana WEBER, Joerg FUCHS, Rainer HEDRICH et Rosalia DEEKEN. « DNA methylation mediated control of gene expression is critical for development of crown gall tumors », PLoS Genetics, 2013, vol. 9, no 2, p. e1003267.
[10] CHUA, Terence C., Winston LIAUW, Francis CHU et David L. MORRIS. « Viewing metastatic colorectal cancer as a curable chronic disease », American Journal of Clinical Oncology, 2012, vol. 35, no 1, p. 77-80.